Chirurgia Epilepsiei
Când medicamentele nu mai sunt suficiente
30% dintre pacienții cu epilepsie nu răspund la tratamentul medicamentos. Pentru aceștia, chirurgia poate opri crizele definitiv — sau le poate reduce dramatic. Ghid complet: evaluare, SEEG, tehnici chirurgicale, echipă, rezultate.
Operație pentru epilepsie farmacorezistentă, SEEG și awake surgery
Chirurgia epilepsiei, numită uneori de pacienți și operație pentru epilepsie, poate fi o opțiune pentru persoanele cu epilepsie farmacorezistentă — adică epilepsie în care crizele persistă deși au fost încercate cel puțin două tratamente antiepileptice corect alese și administrate.
Aproximativ 30% dintre persoanele cu epilepsie nu răspund suficient la medicație. Pentru pacienții atent selectați, după o evaluare pre-chirurgicală completă, intervenția poate duce la dispariția crizelor sau la reducerea semnificativă a frecvenței și severității acestora — un rezultat pe care medicația singură nu îl mai poate atinge la această categorie de pacienți.
Acest ghid explică ce înseamnă epilepsia farmacorezistentă, cum se evaluează candidații pentru operație, ce rol au RMN-ul, video-EEG-ul și SEEG-ul și la ce rezultate se pot aștepta pacienții și familiile lor.
Când trebuie luată în calcul evaluarea pentru chirurgia epilepsiei?
Solicitați o evaluare specializată dacă: • crizele continuă deși au fost încercate două tratamente antiepileptice corect alese; • RMN-ul arată o leziune posibil epileptogenă; • crizele afectează școala, munca, condusul, siguranța zilnică sau autonomia; • există suspiciune de epilepsie de lob temporal, scleroză hipocampică, displazie corticală, tumoră epileptogenă sau epilepsie insulară.
1. Ce este epilepsia rezistentă la tratament?
Epilepsia rezistentă la tratament, numită și epilepsie farmacorezistentă, este definită ca persistența crizelor epileptice după încercarea a cel puțin două scheme de tratament antiepileptic adecvate, administrate corect ca doze și durată. Aceasta nu înseamnă că medicamentele nu au fost de calitate sau că pacientul nu le-a luat — înseamnă că boala în sine nu răspunde suficient la tratamentul farmacologic.
Crizele frecvente au consecințe grave: accidente, pierderea permisului de conducere, imposibilitatea de a lucra, stigmă socială, deteriorare cognitivă progresivă și, în unele cazuri, risc de moarte subită asociată epilepsiei (SUDEP). Amânarea evaluării chirurgicale poate însemna ani pierduți din calitatea vieții.
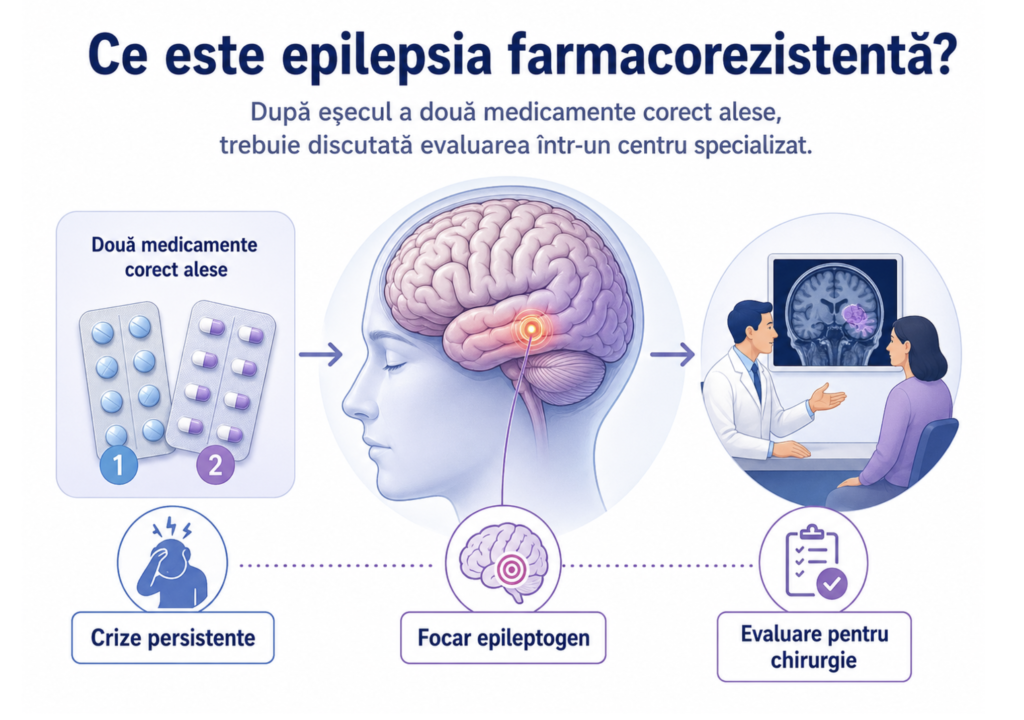
2. Tipuri de epilepsie pentru care chirurgia este o opțiune
Epilepsia farmacorezistentă trebuie discutată după eșecul a două tratamente antiepileptice corect alese și administrate. Evaluarea nu înseamnă automat operație, ci clarifică dacă există o opțiune chirurgicală sigură.
Un fapt important. Studiile arată că pacienții atent selectați cu epilepsie temporală mezială rezistentă la medicamente au șanse de aproximativ 60–80% să rămână fără crize după chirurgie. Medicația singură nu poate oferi acest rezultat la această categorie de pacienți. Rezultatul individual depinde însă de localizarea zonei epileptogene, concordanța investigațiilor și profilul fiecărui pacient. |
Nu orice tip de epilepsie este candidat pentru chirurgie. Există forme bine definite în care rezultatele intervenției sunt excelente și altele unde abordarea este mai complexă. Scopul evaluării este să stabilească dacă există o zonă epileptogenă clară sau o rețea epileptogenă care poate fi tratată cu un risc acceptabil.
Tip de epilepsie | De ce poate fi relevantă chirurgical |
Epilepsia temporală mezială (scleroza hipocampică) | Cel mai frecvent tip operat, cu cele mai bune rezultate. Scleroza hipocampică — o modificare caracteristică a hipocampului — poate fi identificată pe RMN și poate corespunde zonei generatoare de crize. Amigdalo-hipocampectomia sau rezecția temporală oferă, la pacienții atent selectați, șanse mari de control al crizelor pe termen lung. |
Epilepsia insulară | Una dintre cele mai dificile forme de epilepsie chirurgicală, datorită localizării insulei în profunzimea cortexului și relației cu zonele elocvente. Necesită experiență chirurgicală specifică și evaluare pre-chirurgicală complexă, frecvent cu SEEG. |
Malformațiile de dezvoltare corticală (MCD) | Displazii corticale focale, heterotopii, polimicrogirii — anomalii structurale ale cortexului cerebral prezente de la naștere, care pot genera crize rezistente. Diagnosticul necesită RMN de înaltă rezoluție și uneori tehnici avansate de procesare a imaginilor. |
Tumorile epileptogene de grad mic | DNET, gangliogliom, astrocitom de grad mic — tumori cu creștere lentă frecvent asociate cu epilepsie rezistentă. Rezecția tumorii poate controla atât leziunea, cât și epilepsia. |
Epilepsia emisferică | Cazuri severe în care un întreg emisfer cerebral este afectat (sindrom Rasmussen, hemimegalencefalie, infarct cerebral neonatal extins). Hemisferotomia funcțională poate elimina sau reduce major crizele la pacienți atent selectați, de obicei cu deficit neurologic preexistent. |
2.1. Cum poate arăta pe RMN epilepsia de lob temporal?
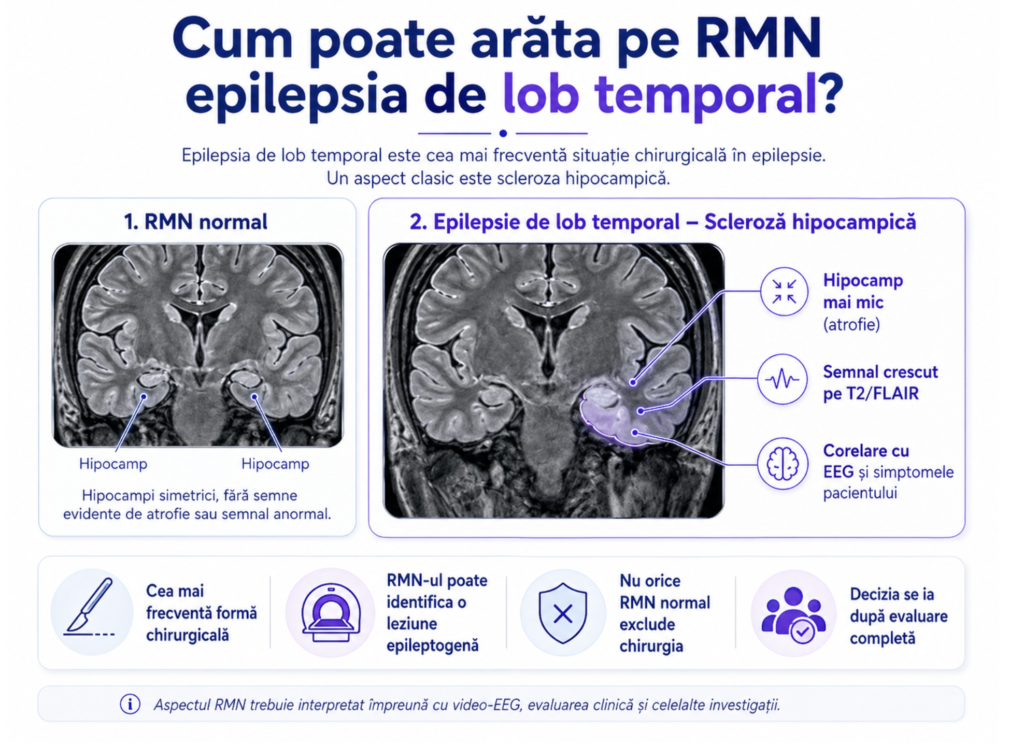
Epilepsia de lob temporal este una dintre cele mai frecvente forme de epilepsie evaluate pentru tratament chirurgical. RMN-ul poate arăta scleroză hipocampică, dar decizia se ia doar prin corelare cu video-EEG și evaluarea clinică.
3. Evaluarea pre-chirurgicală — cum se identifică zona epileptogenă?
Înainte de orice intervenție chirurgicală pentru epilepsie, obiectivul este localizarea precisă a zonei epileptogene — zona de cortex responsabilă de generarea crizelor — și evaluarea relației acesteia cu zonele elocvente, precum limbajul, motricitatea, memoria și alte funcții importante. La Brain Institute București, evaluarea se face multidisciplinar, prin corelarea datelor clinice, electrofiziologice și imagistice.

Evaluarea pre-chirurgicală integrează consultația de epileptologie, video-EEG, RMN cerebral, PET/SPECT, testare neuropsihologică și decizia comisiei multidisciplinare.
◈ Video-EEG prelungit — Monitorizare continuă EEG și video timp de zile sau săptămâni, pentru înregistrarea crizelor spontane și corelarea manifestărilor clinice cu descărcările electrice. Este investigația de bază în orice evaluare pre-chirurgicală.
◈ RMN cerebral de înaltă rezoluție (protocol epilepsie) — Protocol dedicat pentru detectarea leziunilor subtile: displazii corticale focale, scleroză hipocampică, tumori mici. Calitatea RMN-ului este critică: leziunile mici pot fi invizibile pe aparate de rezoluție inferioară sau fără protocol dedicat.
◈ PET cerebral (FDG-PET) — Evaluează metabolismul glucozei în creier. Zona epileptogenă poate apărea hipometabolică interictal. Este util când RMN-ul este negativ sau ambiguu și poate sugera zone displazice invizibile pe imagistica structurală.
◈ SEEG / stereo-EEG — Implantarea de electrozi intracranieni stereotactici pentru înregistrarea activității electrice direct din creier, inclusiv din zone inaccesibile EEG-ului de suprafață, cum sunt insula, cortexul profund sau regiunile perisilviene. SEEG permite cartografierea precisă a rețelei epileptogene în cazurile complexe și este esențială în multe cazuri insulare, non-lezionale sau discordante.
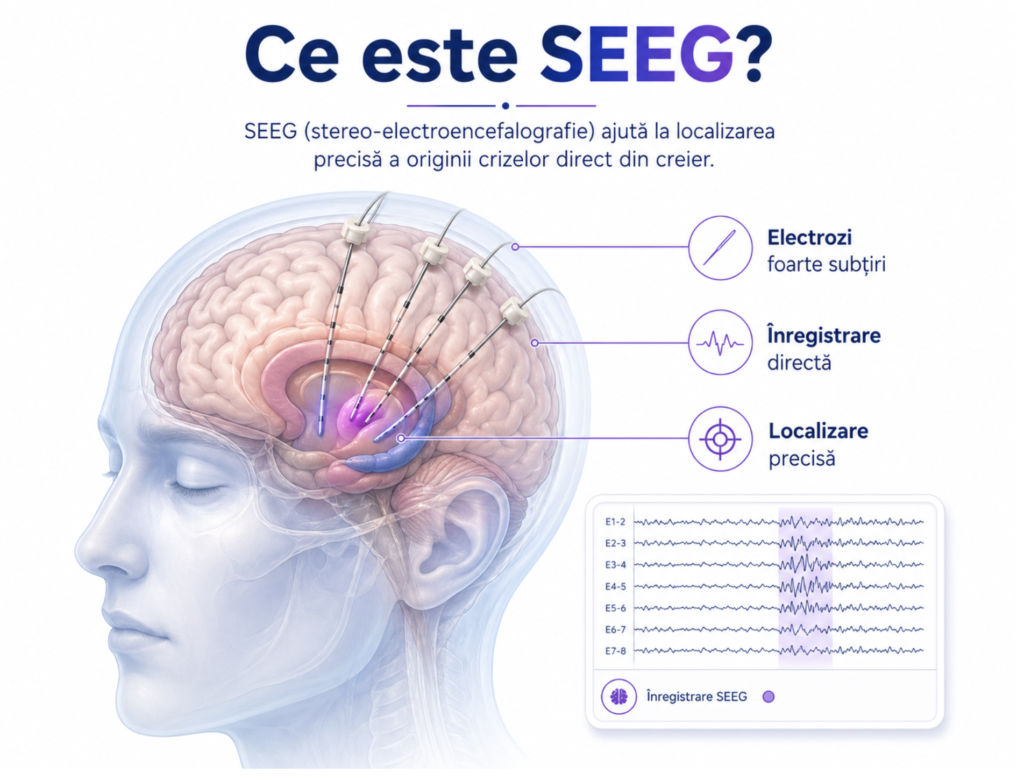
SEEG (stereo-electroencefalografie) ajută la localizarea precisă a originii crizelor prin înregistrare directă din creier, cu electrozi foarte subțiri implantați stereotactic.
◈ Testare neuropsihologică — Evaluarea memoriei, limbajului și a altor funcții cognitive, pentru identificarea riscurilor funcționale ale rezecției și pentru consilierea pacientului.
◈ Operația awake / awake surgery — operația pe creier cu pacientul treaz — Pentru leziunile aflate aproape de zonele importante pentru vorbire sau mișcare, intervenția poate fi realizată prin tehnica awake. Pacientul este treaz și cooperant în anumite momente ale operației, astfel încât echipa să poată testa în timp real limbajul, mișcarea și alte funcții. Această cartografiere funcțională ajută neurochirurgul să trateze zona epileptogenă cât mai complet, dar cu risc minim pentru funcțiile esențiale.
Decizia chirurgicală se ia după discutarea tuturor investigațiilor în cadrul Comisiei de Epilepsie multidisciplinare — neurolog, neurochirurg, neuroradiolog, neuropsiholog. Nu toți pacienții evaluați ajung la operație: uneori evaluarea confirmă că zona epileptogenă nu poate fi rezecată în siguranță, iar în aceste cazuri se discută alternative precum neurostimularea (VNS, DBS-ANT) sau optimizarea tratamentului medicamentos.
Aveți epilepsie care nu răspunde la tratament? O evaluare pre-chirurgicală poate arăta dacă există o zonă epileptogenă tratabilă. Pentru o primă opinie, sunt utile: RMN cerebral, EEG/video-EEG, scrisoare neurologică și lista tratamentelor antiepileptice încercate. |
4. Tipuri de intervenții chirurgicale
Tipul de intervenție depinde de zona epileptogenă, de localizarea ei față de ariile elocvente și de amploarea afectării cerebrale. În chirurgia epilepsiei, obiectivul nu este doar „să operăm”, ci să tratăm cât mai precis zona responsabilă de crize, cu protejarea funcțiilor importante.
◈ Rezecția lezională — Îndepărtarea leziunii identificate (tumoră, displazie corticală focală, cavernom). Este cel mai direct tip de intervenție, cu rezultate foarte bune când leziunea coincide cu zona epileptogenă.
◈ Amigdalo-hipocampectomia selectivă — Rezecția structurilor meziale temporale (amigdală și hipocamp) în epilepsia temporală mezială, cu prezervarea maximă a cortexului temporal lateral atunci când anatomia și cazul permit.
◈ Lobectomia temporală — Rezecția unui segment mai extins al lobului temporal, inclusiv structurile meziale. Este indicată când zona epileptogenă se extinde dincolo de structurile meziale.
◈ Rezecția insulară — Una dintre cele mai tehnic dificile intervenții în chirurgia epilepsiei, datorită vaselor perforante și relației cu capsula internă. Necesită experiență dedicată și planificare riguroasă.
◈ Rezecțiile extratemporale — Rezecții în lobul frontal, parietal sau occipital, ghidate de rezultatele SEEG și de cartografierea funcțională. Rezultatele depind de precizia localizării și de raportul cu zonele funcționale.
◈ Hemisferotomia funcțională — Deconectarea chirurgicală a unui emisfer cerebral, fără rezecție completă. Indicată în epilepsia emisferică severă. Poate reduce major sau elimina crizele la pacienți selectați, de regulă cu deficit motor preexistent.
◈ Calosotomia corpului calos — Secționarea fibrelor care conectează cele două emisfere, pentru a preveni generalizarea crizelor. Nu elimină neapărat crizele, dar poate reduce semnificativ crizele atonice (drop attacks), periculoase prin căderile pe care le provoacă.
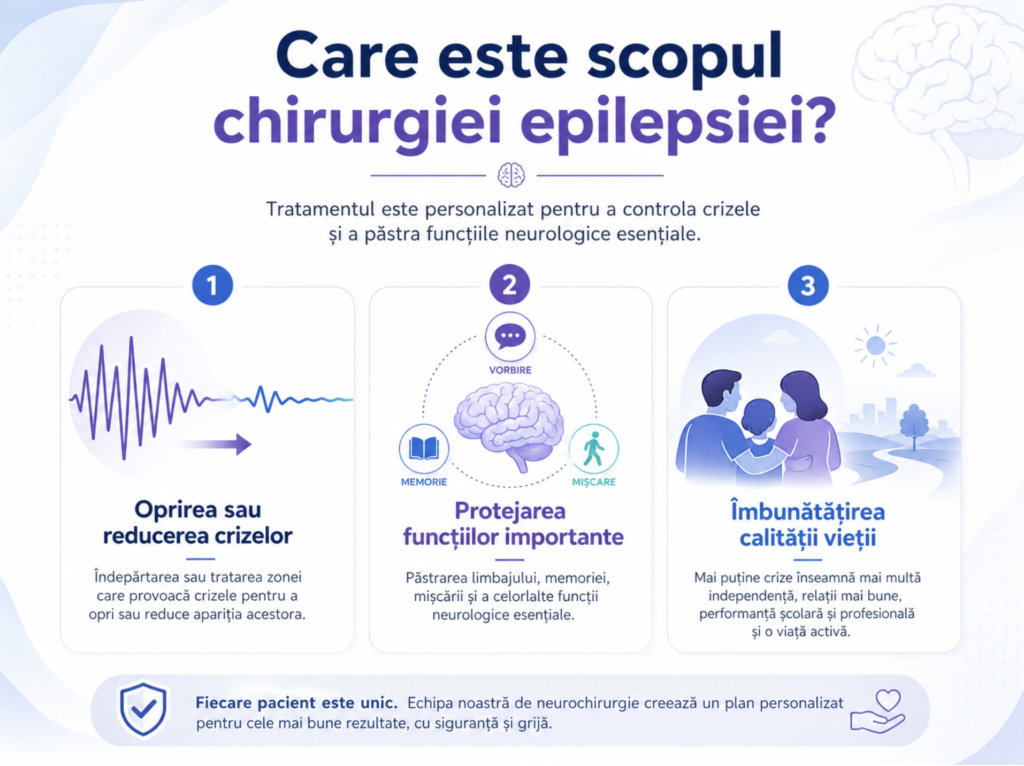
Scopul chirurgiei epilepsiei este controlul crizelor, protejarea funcțiilor importante și îmbunătățirea calității vieții. Tratamentul este personalizat în funcție de fiecare pacient.
5. Ce nu înseamnă chirurgia epilepsiei?
Chirurgia epilepsiei nu înseamnă că orice pacient cu epilepsie trebuie operat. Nu înseamnă nici că medicația se oprește imediat după intervenție. Operația este o opțiune doar pentru pacienții la care investigațiile arată o zonă epileptogenă clară sau o rețea epileptogenă care poate fi tratată cu un risc acceptabil.
În unele cazuri, evaluarea arată că rezecția nu este sigură sau nu este cea mai bună soluție. Atunci se discută alternative precum VNS, DBS-ANT, tratament medicamentos optimizat sau reevaluare într-un centru specializat, în funcție de situația fiecărui pacient.
6. Rezultate și șanse de control al crizelor
La pacienții selectați corect, chirurgia epilepsiei are unele dintre cele mai bune rezultate din neurochirurgie. Rezultatele se clasifică frecvent folosind scala Engel. Procentele de mai jos sunt orientative și depind de tipul epilepsiei, concordanța investigațiilor, prezența unei leziuni pe RMN și experiența echipei.
Clasă Engel | Semnificație | Frecvență aproximativă |
Engel I | Fără crize sau doar crize aurorale izolate | 60–80% în epilepsia temporală mezială la pacienți atent selectați |
Engel II | Reducere >90% a frecvenței crizelor | 10–15% |
Engel III | Ameliorare semnificativă (>50%) | 5–10% |
Engel IV | Fără ameliorare semnificativă | 5–10% |
Epilepsia temporală lezională are, în general, cele mai bune rezultate. Epilepsia extratemporală non-lezională are rezultate mai variabile, tocmai de aceea evaluarea pre-chirurgicală este esențială.
7. Viața după operație
Chirurgia epilepsiei nu înseamnă doar absența crizelor — poate însemna recâștigarea autonomiei, a dreptului de a conduce, a capacității de a munci și a calității vieții în ansamblu.
◈ Internarea și recuperarea imediată — Intervenția se efectuează sub anestezie generală sau, în cazuri selectate, cu tehnică awake. Pacientul este monitorizat atent postoperator. RMN-ul postoperator se efectuează de regulă în primele 24 de ore, iar externarea poate avea loc la 3–5 zile postoperator, în absența complicațiilor.
◈ Medicația antiepileptică după operație — Nu se oprește imediat. Protocoalele standard recomandă continuarea medicației cel puțin 1–2 ani postoperator, cu reducere treptată dacă pacientul rămâne fără crize. Decizia se ia individualizat, de către neurolog.
◈ Permisul de conducere — Legislația română și europeană permite reobținerea permisului după o perioadă fără crize, de regulă 12 luni. Decizia finală aparține medicului curant și autorității competente.
◈ Urmărirea pe termen lung — Consultații neurologice regulate, EEG periodic și RMN de control. Evaluarea cogniției și a calității vieții face parte din protocolul de urmărire.
◈ Când crizele nu dispar complet — Chiar și în clasele Engel II–III, reducerea majoră a frecvenței crizelor poate transforma viața pacientului. În cazuri selectate, chirurgia poate fi urmată de reevaluare pentru o a doua intervenție sau pentru neurostimulare adjuvantă.
„Epilepsia rezistentă nu înseamnă epilepsie incurabilă. Înseamnă că trebuie să căutăm răspunsul în altă parte — și de multe ori, îl găsim.” — Dr. Sebastian Pavel, Medic Specialist Neurochirurg |
- Neuro-oncologie · Tumori cerebrale
- Chirurgia epilepsiei · SEEG · Awake
- Tumori hipofizare · Baza craniului
- DBS · Tulburări de mișcare
- Hernie de disc · Hidrocefalie
Dr. Sebastian Pavel
Dr. Ioana Mândruță
Dr. Andrei Dănăsă
Dr. Irina Oane
Dr. Camelia Lentoiu
Dr. Monica Bolocan
Întrebări frecvente despre chirurgia epilepsiei
Î. Ce înseamnă epilepsie farmacorezistentă?
Epilepsia farmacorezistentă înseamnă persistența crizelor după încercarea a cel puțin două scheme de tratament antiepileptic adecvate, administrate corect ca doze și durată, conform definiției Ligii Internaționale Împotriva Epilepsiei (ILAE).
Î. Care sunt șansele să rămân fără crize după chirurgia epilepsiei temporale?
Pentru pacienții atent selectați cu epilepsie temporală mezială lezională, studiile arată că aproximativ 60–80% pot rămâne fără crize pe termen lung (clasa Engel I), cu rezultate mai bune în prezența sclerozei hipocampice identificate imagistic. Rezultatul individual depinde de concordanța investigațiilor și de profilul fiecărui caz.
Î. Ce este epilepsia de lob temporal?
Epilepsia de lob temporal este o formă de epilepsie focală în care crizele pornesc din lobul temporal. Este una dintre cele mai frecvente forme de epilepsie evaluate pentru tratament chirurgical, mai ales atunci când există scleroză hipocampică sau o altă leziune epileptogenă.
Î. Ce este scleroza hipocampică?
Scleroza hipocampică este o modificare a hipocampului, o structură profundă implicată în memorie și frecvent asociată cu epilepsia de lob temporal. Pe RMN poate apărea ca atrofie a hipocampului, asimetrie și semnal modificat pe secvențele T2/FLAIR.
Î. O epilepsie poate fi operată dacă RMN-ul este normal?
Da, uneori. Un RMN normal nu exclude complet posibilitatea chirurgiei, dar face evaluarea mai complexă. În aceste cazuri sunt importante video-EEG, PET, SPECT, evaluarea neuropsihologică și uneori SEEG.
Î. Ce este SEEG / stereo-EEG?
Stereo-electroencefalografia constă în implantarea de electrozi intracranieni stereotactici pentru înregistrarea activității electrice direct din structurile cerebrale profunde, inaccesibile EEG-ului de suprafață. Este esențială în multe cazuri non-lezionale, insulare sau cu rezultate neconcordante între investigații.
Î. Ce este operația awake / awake surgery, adică operația pe creier cu pacientul treaz?
Operația awake, numită și awake surgery, craniotomie awake sau operație pe creier cu pacientul treaz, este o tehnică folosită atunci când zona care trebuie tratată este aproape de ariile importante pentru vorbire, mișcare sau alte funcții esențiale. Pacientul nu simte durere, deoarece scalpul și țesuturile sunt anesteziate, iar echipa de anestezie controlează confortul. În anumite momente ale operației, pacientul este treaz și cooperează cu echipa medicală — de exemplu vorbește, numește imagini, numără sau mișcă mâna — pentru ca neurochirurgul să poată identifica și proteja zonele funcționale ale creierului.
Î. Operația pentru epilepsie este pe creier?
Da. Chirurgia epilepsiei este o intervenție neurochirurgicală pe creier, dar tipul de operație diferă mult de la pacient la pacient: rezecție lezională, amigdalo-hipocampectomie, lobectomie temporală, rezecție insulară, hemisferotomie sau alte proceduri.
Î. Pot face operație pentru epilepsie dacă încă iau tratament?
Da. Evaluarea chirurgicală se face de obicei la pacienți care sunt încă sub tratament antiepileptic, dar continuă să aibă crize în ciuda medicației corect alese. Tratamentul medicamentos nu se oprește înaintea evaluării decât dacă neurologul recomandă acest lucru în condiții controlate.
Î. Care sunt principalele riscuri ale chirurgiei epilepsiei?
Ca orice intervenție neurochirurgicală, chirurgia epilepsiei comportă riscuri de sângerare, infecție, deficit neurologic tranzitoriu sau permanent, tulburări de memorie sau modificări de câmp vizual, în funcție de localizare. Frecvența complicațiilor majore este scăzută la pacienții selectați corect și operați în centre cu experiență. Riscurile specifice se discută individualizat în consultația preoperatorie.
Î. Când pot reobține permisul de conducere după operație?
Legislația română și europeană permite reobținerea permisului după o perioadă fără crize, de regulă 12 luni. Decizia finală aparține medicului curant și autorității competente.
Î. Trebuie să continui medicația antiepileptică după operație?
Da. Protocoalele standard recomandă continuarea medicației cel puțin 1–2 ani postoperator, cu reducere treptată dacă pacientul rămâne fără crize. Decizia se ia individualizat, de către neurolog.
Surse medicale selectate
Selecție de referințe care fundamentează informațiile prezentate în acest ghid — definiția farmacorezistenței, ghidurile clinice internaționale, rezultatele chirurgiei temporale, evaluarea SEEG și opțiunile de neurostimulare.
1. Kwan P, Arzimanoglou A, Berg AT, et al. Definition of drug resistant epilepsy: consensus proposal by the ad hoc Task Force of the ILAE Commission on Therapeutic Strategies. Epilepsia. 2010;51(6):1069–1077. Link
2. NICE Guideline NG217. Epilepsies in children, young people and adults. National Institute for Health and Care Excellence, 2022, cu actualizările ulterioare. Link
3. Wiebe S, Blume WT, Girvin JP, Eliasziw M. A randomized, controlled trial of surgery for temporal-lobe epilepsy. N Engl J Med. 2001;345(5):311–318. Link
4. Engel J Jr, McDermott MP, Wiebe S, et al. Early surgical therapy for drug-resistant temporal lobe epilepsy: a randomized trial. JAMA. 2012;307(9):922–930. Link
5. Jobst BC, Cascino GD. Resective epilepsy surgery for drug-resistant focal epilepsy: a review. JAMA. 2015;313(3):285–293. Link
6. Cardinale F, Rizzi M, Vignati E, et al. Stereoelectroencephalography: retrospective analysis of 742 procedures in a single centre. Brain. 2019;142(9):2688–2704. Link
7. Salanova V, Witt T, Worth R, et al. Long-term efficacy and safety of thalamic stimulation for drug-resistant partial epilepsy. Neurology. 2015;84(10):1017–1025. Link
